Lectura 10:00 min
Personal médico pasó del estrés agudo al trastorno de ansiedad generalizado
A prácticamente un año de estar en el frente de contención de la pandemia de la Covid-19, se han presentado una variedad de trastornos mentales en médicos y enfermeras.

Personal médico presenta enojo y frustración ante Covid-19
Para el personal médico que está en la primera línea de batalla contra la pandemia de la Covid-19, ver “tantos muertos al mismo tiempo es insoportable”. Es una situación que afecta ya su salud mental. “Estábamos acostumbrados a trabajar con pacientes de alto riesgo, a convivir con la muerte, pero nunca ver morir a tanta gente.”
Esa fue la expresión de un elemento del personal médico que hoy presenta el trastorno de síndrome Burnout, una situación que desarrollan personas que atienden a personas y se caracteriza porque muestran un desgaste emocional por la sobrecarga de trabajo, por lo arduo de sus jornadas y la tensión en la que trabajan.
Algunas enfermeras han desarrollado un sentido de enojo y frustración muy potente, aunque siguen dispuestas a atender.
Su pregunta es ¿por qué no cooperan? Lloran de coraje. “¡De qué sirve que estemos aquí y dar y dar y dar, si llegan y llegan y llegan...! Llegan las familias completas. La señora en el cuarto piso, el señor en quinto, los dos hijos allá. ¿Por qué se contagiaron todos? Siguen haciendo fiestas, la falta de conciencia es lo que hace que esto no acabe”, espeta.
Esmeralda resume así estos meses en el frente contra la pandemia: “Sobrecarga de trabajo, estrés, maltrato, comentarios despectivos (…) ¡Es una decepción total!
Caroline comparte que tuvo que asistir a terapia por tres meses porque simplemente no podía con la situación. “El Covid destrozaba hasta mi vida familiar”.
Jonas dice enfático: “la gente, fuera del hospital, no sabe que los que estamos adentro vivimos duelos de personas que se nos fueron y aun así vivimos esto todos los días”.
Rafael dice que salió de vacaciones, pero un día antes resultaron contagiados su papá, su mamá, su hermana, dos tíos y otros familiares que sumaron ocho, con lo cual pasó de ser enfermero en el Centro Médico a enfermero en tres casas al mismo tiempo.
Comenta que no sabe cómo se contagiaron, porque llevaban a cabo las medidas de prevención.
Con ello solo trasladó el estrés del hospital a su casa y la de sus familiares y vive con la incertidumbre que le muerde el alma de no saber si él fue quien llevó el virus a los suyos. “¿Sabes lo que es vivir con eso?”, recalca.
Al preguntarle ¿qué es lo que más sienten en estos momentos? ¿qué lo que padecen?, se toma unos segundos y suelta: “miedo, miedo”.
Se reproducen casos de síndrome Burnout
La respuesta psicológica del personal médico que se encuentra en la primera línea de batalla contra la pandemia de Covid-19 ha sido muy variada.
En una primera etapa, entre mayo y junio, las primeras alteraciones que se empezaron a detectar fueron trastornos de estrés agudos, lo cual quiere decir que cumplían con todos los síntomas de ansiedad, tensión, insomnio angustia, preocupación, una reacción de estrés que se considera más allá de lo normal. Eso, normalmente es la respuesta a un evento o un trauma y generalmente dura entre 72 días y un mes.
Sin embargo, en estos casos, como se prolongó su tarea en el frente contra la pandemia, fueron aumentando los síntomas y comenzaron a pasar de un estrés agudo, a un trastorno de ansiedad generalizado o bien, a un trastorno depresivo o a un trastorno mixto ansioso-depresivo.
Pero como la pandemia ha seguido, ahora ya presentan trastornos de estrés postraumático, es decir el trauma no se ha ido y lo tienen que seguir enfrentando. Cargan con él.
Para septiembre apareció otro trastorno: el de síndrome Burnout, que se caracteriza por que presentan un marcado desgaste emocional por la sobrecarga de trabajo, por lo arduo de sus jornadas y la situación de tensión.
Entran en una situación de angustia y desamparo, en crisis, porque no pueden hacer más por los pacientes por la gravedad en la que algunos casos mueren.
A prácticamente un año en la contención de la pandemia, se han presentado una variedad de cinco trastornos, algunos combinados.
En los casos más graves, presentan, además de la ansiedad y depresión, situaciones más personales como baja autoestima.
A pesar de que son especialistas altamente capacitados, se sienten como si no sirvieran para nada; sin recursos profesionales para sacar adelante la situación.
Entonces caen en una situación de deshumanización. Empiezan a tener problemas con compañeros y autoridades.
Lo grave es que ya hay algunos casos, aunque mínimos, de intentos suicida. En estos casos lo que les está pasando por la sobrecarga de trabajo y el estrés en el frente contra la pandemia, se les ha juntado con antecedentes psicológicos que, en conjunto, han desatado situaciones psicológicas y psiquiátricas mayores.
María Zavala, psicóloga del área de salud mental en el Hospital Regional 72 del Instituto Mexicano del Seguro Social (IMSS), en Tlalnepantla, explica que el problema es que están al límite.
Incluso si hoy terminara la pandemia, es altamente probable que ese personal quede con secuelas psicoemocionales, como estrés postraumático y ansioso depresivo, lo cual pretenden evitar los psicólogos y psiquiatras que se han volcado a atender a sus compañeros.
Por ello, desde ahora se tiene claro que la atención psicológica y psiquiatra a los médicos en el frente Covid es de largo plazo, porque es un problema detonado.
La especialista, quien tuvo que dejar de atender derechohabientes, para concentrarse en sus compañeros, médicos y enfermeras, refiere que se les ha atendido en el área de psiquiatría con medicamento y en el área de psicología con terapias individuales y de grupo.
Los equipos de salud mental subieron a piso, aunque en el área externa a donde se encuentran los pacientes Covid, para darles terapias de contención para que entraran a atender a los enfermos.
Se les aplicó una valoración psicológica mediante un QR, con la cual se determinó quienes presentaban síntomas alterados y se les programaron citas para iniciar su tratamiento. “No los hemos dejado solos. Sí ha disminuido y es medible, porque se lleva un programa de consultas. Se les está atendiendo al menos una vez por semana, lo que ha permitido dar de alta a muchos médicos y enfermeras, ahora en calidad de pacientes, subraya.
Incluso el IMSS ha brindado apoyo mediante bonos económicos, cuadrillas al frente de un médico internista con el fin de que puedan descansar entre sí. Se ha contratado personal y se han implementado acciones como el “Plan Chapultepec”, que consiste en desplazar médicos de entidades, donde no hay saturación de hospitales, a los estados donde sí la hay.
La especialista refiere que, actualmente, la gran mayoría del personal ya está estabilizado, pero su tratamiento está programado al menos para un año.
¿Cuál es la forma de ayudar a ese personal médico?, se le cuestiona, a lo que inmediatamente responde: La mejor forma de ayudar es que la gente haga conciencia verdadera de que evitando el contagio es como se les va a ayudar. No hay otra manera.
Al menos la mitad del personal requiere ayuda profesional psicológica o psiquiátrica
De acuerdo con Rebeca Robles García, Coordinadora del Centro de Investigación en Salud Mental Global del Instituto Nacional de Psiquiatría “Juan Ramón de la Fuente Muñiz”, durante la segunda etapa de la pandemia, el monitoreo de problemas de salud mental ante el estrés agudo mostró que entre el 7 de abril y el 7 de mayo los tres principales problemas de salud mental en todo el personal de salud en general fueron insomnio, depresión y estrés postraumático.
Aclaró que el insomnio es un trasdiagnóstico, ya que puede ser un problema de salud mental por sí mismo, es decir insomnio primario, pero es frecuentemente también síntoma de otros trastornos como depresión, estrés postraumático, entre otros.
Durante su presentación titulada “Salud mental del personal de salud ante Covid-19”, en el webinar “Pandemia Covid-19 y Salud Mental”, organizado por la Academia Nacional de Medicina de México, expuso que, de acuerdo con los datos de casi 6,000 integrantes del personal médico, se observó una diferencia importante en los profesionales que están directamente en el frente contra la pandemia, donde 52.1% manifestó insomnio, 33.7% depresión y 37.5 estrés postraumático.
Otros problemas que se presentaron, tanto en el personal médico en general, pero acentuado en el que trabaja en los centros Covid y mucho más en los que atienden directamente personas contagiadas por el coronavirus, son riesgo de Burnout, ideación suicida, ansiedad generalizada, abuso de alcohol, incremento en el consumo de tabaco y otras drogas.
La especialista destacó que en el caso de los indicadores sobre insomnio, depresión y estrés postraumático ya son problemas de salud mental relacionados con una discapacidad y un sufrimiento muy importante, sobre todo porque la depresión y el estrés postraumático están en niveles mucho más altos de los esperados en momentos de no pandemia.
Que haya más de 10% de personas que señalen intenciones suicidas es preocupante.
En cuanto a las necesidades de atención, es decir lo que el personal de salud manifiesta necesitar para afrontar la pandemia fue la capacitación para el manejo de familiares hostiles, así como capacitación para manejar la salud mental de pacientes y familiares.
Destacó que lo que se hizo para atender a esas demandas fue el desarrollo de cursos a distancia para atenderlos.
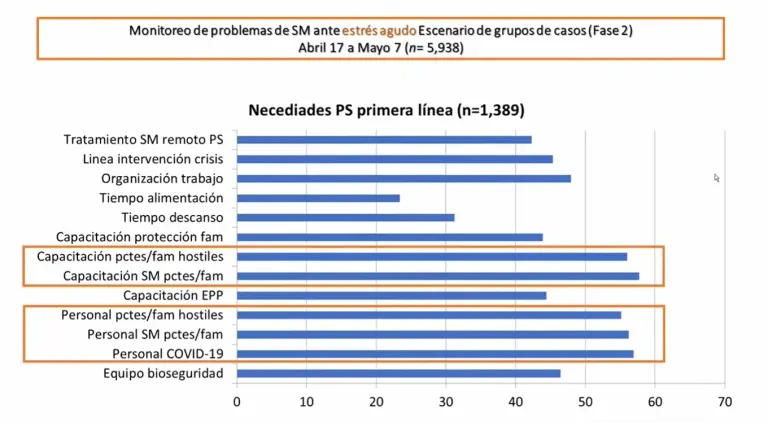
Uno de los hallazgos más importantes para poder desarrollar estrategias para cuidar la salud mental del personal de salud fue entender qué factores de riesgo tenían para desarrollar estrategias para atender al menos los tres principales problemas.
En la fase tres de la pandemia, con datos del 8 de mayo, al 18 de agosto, que para la Organización Mundial de Salud es el escenario de transmisión comunitaria y, por lo tanto, de mayor riesgo de contagio, se incrementaron riesgos a la salud mental como el duelo por fallecimiento por Covid de personas cercanas, que pasó de 6.6% a 18% y contagio de personas cercanos a ellos de 6.5% a 8.9% del personal.
Para esta etapa, fue mucho más marcada la diferencia entre el personal médico en general y los que están en primera línea de la batalla contra la pandemia.
Principalmente, aumentan los indicadores de depresión y ansiedad en salud y somatización, lo que evidencia que ven con mayor desesperanza el panorama. Estan teniendo más duelos complicados y están viendo más casos de contagios en familia, colegas o conocidos y propios.
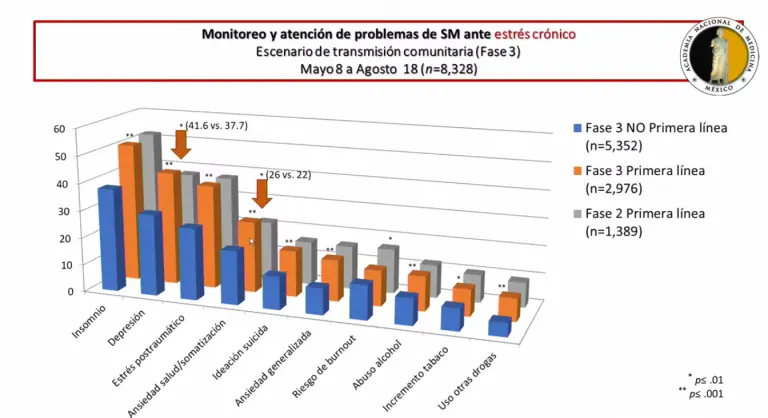
El ejercicio realizado con datos de más de 8,000 profesionales expone que, hasta el 18 de agosto, la mitad del personal médico ha tenido resultados de riesgo de salud mental y necesita ayuda profesional y, aunque reciben estrategias para manejar el estrés y cursos en línea, lo deseable es que la gran mayoría entrara a clínicas de tratamiento.
A casi un año de registrado el primer caso de la pandemia en México y alrededor de 163,000 muertos, oficialmente aceptados por el gobierno, en los hospitales la entrada y salida de personal es por una distinta a las habituales, la Guardia Nacional tiene que estar siempre a la entrada. Médicos y enfermeras tienen prohibido salir con uniforme y todo para evitar que la gente los agreda o los baje de la combi en el trayecto de su casa al hospital. En tanto, en las calles el virus continúa reproduciéndose.

















